Approccio terapeutico non chirurgico al paziente con Oftalmopatia Basedowiana
Rosario Le Moli
UOC di Endocrinologia – Dipartimento di Medicina Clinica e Sperimentale. Università di Catania
Catania, Italia
Email [email protected]
Introduzione
l’Oftalmopatia Basedowiana (OB) è una manifestazione extratiroidea del Morbo di Basedow (MB) determinata da autoanticorpi contro il recettore dell’ormone tireotropo (TSHrAb) espresso dai fibroblasti dell’orbita. Interessa circa il 25% dei pazienti con MB ed è più frequente nelle donne (rapporto femmine/maschi di 5:1). Le forme lievi costituiscono oltre l’85% dei casi, le forme moderato-gravi o gravi il 5-6% ed il 1-2 % dei casi rispettivamente. Esistono le forme asimmetriche, unilaterali e la rara variante eutiroidea (prevalenza di 0.02/10.000 casi). L’OB determina un cambiamento della fisionomia e provoca alterazioni del visus che possono variare dalla diplopia fino alla discromatopsia ed alla perdita della visione. Queste manifestazioni cliniche determinano una riduzione significativa della qualità della vita con effetti sul lavoro e sui rapporti sociali [1] (Fig.1)
Diagnosi
la diagnosi di OB è definita dal coinvolgimento infiammatorio bilaterale dei tessuti dell’orbita associato a diagnosi certa di MB. Può presentarsi entro 12 mesi o dopo diversi anni dall’insorgenza del MB, in pazienti eutiroidei o prima dell’ipertiroidismo, nel 10% dei casi in pazienti ipotiroidei. Il 5-15% dei pazienti presentano il coinvolgimento di una sola orbita per cui è necessario ricorrere all’imaging radiologico per effettuare una diagnosi differenziale. La diagnosi spesso è tardiva [1].
Prevenzione
l’OB si può prevenire controllando alcuni fattori di rischio [1]:
a) Il fumo è fattore di rischio di gravità, progressione e di non risposta alle terapie
immunosoppressive.
b) Il trattamento con 131I (RAI) e l’ipotiroidismo sono fattori di rischio per la presentazione e
la progressione.
c) Il diabete e la sindrome metabolica si associano alle forme più gravi [2].
d) L’ipercolesterolemia incrementa il rischio di presentazione ed attività dell’OB. Le statine
hanno un effetto protettivo indipendente [3].
e) Il sesso maschile e l’età > 60 anni correlano con l’OB più grave.
f) Il ritardo della diagnosi e della correzione dell’ipertiroidismo determina un’attivazione della
risposta immuno-infiammatoria.
g) I TSHrAb correlano con la gravità dell’OB specie nei pazienti con anticorpi antitireoperossidasi
(AbTPO) negativi.
Terapia
la gestione dell’OB comprende il controllo dell’ipertiroidismo e l’applicazione di programmi comportamentali e terapeutici per i fumatori e per i pazienti con diabete e/o ipercolesterolemia. La scelta terapeutica dipende dell’attività e dalla gravità dell’OB. Lo specialista deve distinguere le forme attive e progressive che richiedono una terapia immunosoppressiva e/o antiinfiammatoria dalle forme inattive e non progressive che non rispondono alla terapia medica. In ogni caso deve valutare la qualità di vita (QV) del paziente [1].
L’attività e la QV devono essere valutate utilizzando [1]:
a) Il Clinical Activity Score (CAS) [1] che valuta il grado di infiammazione misurando i segni ed i
sintomi clinici: dolore, edema, rossore palpebrale e congiuntivale, chemosi congiuntivale,
ipertrofia caruncolare o della plica, le variazioni dei movimenti oculari e della proptosi. Un
CAS>3 indica attività della malattia.
b) La storia clinica e la determinazione dell’epoca d’insorgenza dei sintomi.
c) Il controllo clinico periodico ad intervalli non superiori ai 60 giorni che permette di valutare
la progressione dell’OB.
d) Il questionario GO-Qol (Graves’ Orbitopathy – Quality of Life) [1] che valuta l’impatto
dell’OB sia sulle funzioni che sull’estetica del paziente.
La gravità è valutata indipendentemente dall’attività ed è determinata dai cambiamenti dei tessuti muscolari e dal grasso retro-bulbare indotti dalla risposta immuno-infiammatoria. Le forme moderato-gravi sono caratterizzate da proptosi, cheratite da esposizione e/o disfunzione muscolare, la presenza di otticopatia (Disthyroid Optic Neuropathy) e/o di danno corneale caratterizza le forme gravi. La classificazione NOSPECS [1] ed il GO-Qol sono utilizzati nella stadiazione della gravità dell’OB.
Forme attive moderato-gravi e gravi
richiedono una terapia immunosoppressiva. I corticosteroidi per via parenterale costituiscono i farmaci di prima scelta. L’efficacia e gli effetti collaterali sono proporzionali alla dose, è sconsigliata una dose cumulativa > 8 grammi [4]. La risposta clinica viene valutata alla terza (forme gravi) ed alla sesta settimana di somministrazione. I pazienti peggiorati sospendono la terapia ed eventualmente ricorrono alla chirurgia decompressiva. I pazienti stabili sono rivalutati alla 12
a settimana. Un’alternativa nei non responders può essere la ciclosporina associata ai corticosteroidi per os. Il Rituximab è un anticorpo monoclonale anti CD20 e può essere utilizzato nell’ OB resistente ma esiste il rischio di otticopatia [1]. La radioterapia retro-bulbare può essere associata alla terapia corticosteroidea specialmente nei pazienti con disturbi della motilità oculare. Le dosi riportate in letteratura sono differenti. Controindicazione relativa è la presenza di diabete mellito o di retinopatia ipertensiva. Recentemente l’associazione del micofenolato con i corticosteroidi ha evidenziato una buona tollerabilità ma un effetto minimale a lungo termine [5]. Le terapie descritte sono comunque aspecifiche e spesso non risolutive, i corticosteroidi hanno scarso effetto sulla proptosi e sulla motilità oculare per cui parecchi pazienti devono ricorrere alla chirurgia. Il Teprotumumab (T), un anticorpo monoclonale anti-recettore dell’insulin growth factor-1 (IGF-1r) è stato approvato negli USA per la terapia dell’OB di grado moderato-grave. L’uso di T è razionale in quanto l’IGF-1r ed il TSHr formano un complesso funzionale ed interattivo che attivato dagli anticorpi e dalle citochine del MB determina proliferazione fibroblastica e produzione di glicosamminoglicani nell’orbita. I risultati clinici mostrano un effetto sulla proptosi comparabile a quello chirurgico. Questo prova che l’IGF-1r è specifico nella patogenesi dell’OB [6]. Trials clinici sono in corso per valutare l’effetto degli analoghi della somatostatina (Pasireotide) e di un anticorpo monoclonale anti IgG.
Forme attive lievi
solitamente non determinano una riduzione della QV, sono auto-risolutive e non richiedono alcun trattamento. PREDIGO è uno score che predice il rischio di sviluppo e progressione dell’OB all’esordio del MB. La L-selenometionina è efficace nel prevenire l’OB lieve nei pazienti a rischio [1]. L’uso di lubrificanti corneali è utile nei casi di sindrome dell’occhio secco e congiuntivite limbica. Se presente riduzione della QV è indicato l’uso dei corticosteroidi.
Forme inattive
in questi casi la terapia medica è inefficace ed è possibile ricorrere alla chirurgia esteticoriabilitativa
Fig. 1 A-D: esempi di Oftalmopatia Basedowiana moderato-grave.
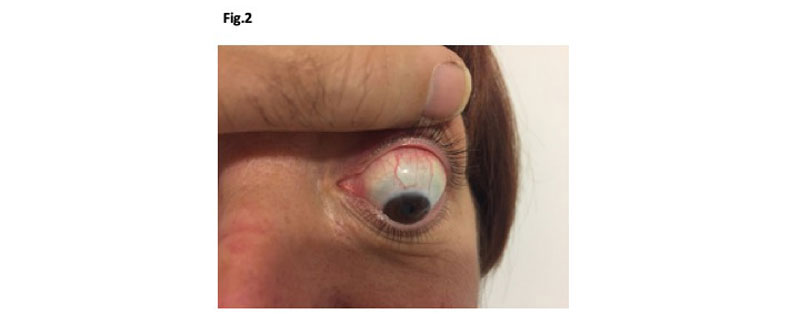
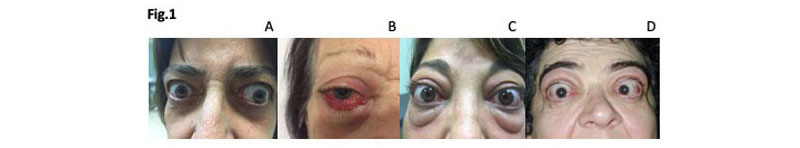 Fig. 2: esempio di cheratite congiuntivale
Fig. 2: esempio di cheratite congiuntivale
 Conflitti di interesse L'autore dichiara di non avere conflitti di interesse
Conflitti di interesse L'autore dichiara di non avere conflitti di interesse
Consenso informato Lo studio presentato in questo articolo non ha richiesto sperimentazione umana
Studi sugli animali L'autore non han eseguito studi sugli animali
Riferimenti Bibliografici
- Bartalena L., Baldeschi L., Boboridis K., Eckstein A., Kahaly GJ., Marcocci C., Perros P., Salvi M., Wiersinga MW. (2016). The 2016 European Thyroid Association/ European Group on Graves’ Orbitopathy Guidelines for the management of Graves’ Orbitopathy. Eur Thyroid J 5, 9-26
- Le Moli R., Muscia V., Tumminia A., Frittitta L., Buscema M., Palermo F., Sciacca L., Squatrito S., Vigneri R. (2015). Type 2 diabetic patients with Graves’ disease have more frequent and severe Graves’ orbitopathy. Nutrition, Metabolism & Cardiovascular Diseases (2015) 25, 452-457
- Lanzolla G., Vannucchi G., Ionni I., Campi I., Sileo F., Lazzaroni L., Marinò M., (2020). Cholesterol Serum Levels and Use of Statins in Graves’ Orbitopathy: A New Starting Point for the Therapy. Frontiers doi: 10.3389/fendo.2019.00933
- Le Moli R., Baldeschi L., Saeed P., Regensburg N., Mourits M.P., Wiersinga W. (2007). Determinants of liver damage associated with intravenous methylprednisolone pulse therapy in Graves’ ophthalmopathy. Thyroid. 17, 357-62.
- Kahaly GJ., Riedl M., König J., Pitz S., Ponto K., Diana T., Kampmann E., Kolbe E., Eckstein A., Moeller LC., Führer D., Salvi M., Curro N., Campi I., Covelli D., Leo M., Marinò M., Menconi F., Marcocci C., Bartalena L., Perros P., Wiersinga WM. European Group on Graves' Orbitopathy (EUGOGO). Mycophenolate plus methylprednisolone versus methylprednisolone alone in active, moderate-to-severe Graves' orbitopathy (MINGO): a randomised, observer-masked, multicentre trial. Lancet Diabetes Endocrinol. 2018 Apr;6(4):287-298. doi: 10.1016/S2213-8587(18)30020-2.
- Wang Y., Patel A., Douglas RS. (2019)Thyroid Eye Disease: How A Novel Therapy May Change The Treatment Paradigm. Therapeutics and clinical risk management. 15: 1305-1318.
Scarica Articolo PDF





