Sara De Vincentis1,2, Erica Taliani2, Maria Rosaria Ambrosio3, Bruno Madeo2
1Unità di Endocrinologia, Dipartimento di Scienze Biomediche, Metaboliche e Neuroscienze, Università di Modena e Reggio Emilia, Modena, Italia; 2Unità di Endocrinologia, Dipartimento di Medicine Specialistiche, Azienda Ospedaliero-Universitaria di Modena, Ospedale Civile di Baggiovara, Modena, Italia; 3 UOL di Endocrinologia e Medicina Interna, Università degli Studi di Ferrara, Ferrara, Italia
Corrispondenza:
Bruno Madeo
Unità di Endocrinologia, Dipartimento di Medicine Specialistiche, Azienda Ospedaliero-Universitaria di
Modena.
[email protected]
Introduzione
La densitometria ossea con tecnica dual-energy x-ray absorptiometry (DEXA) è l’esame di riferimento per la diagnosi di osteoporosi secondo l’Organizzazione Mondiale della Sanità (OMS) [1]. L’indagine misura la densità minerale ossea (bone mineral density o BMD) definita come rapporto tra contenuto minerale osseo e superficie ossea esaminata (g/cm2) [1]. La DEXA, quindi, esprime una densità minerale di superficie e non volumetrica. Nonostante tale limite, la DEXA rimane la tecnica da prediligersi nella valutazione della BMD in quanto accurata, precisa e poco invasiva [1]. Solitamente i distretti ossei esaminati sono il femore e le vertebre lombari (da L1 a L4) [1, 2]. Nella pratica clinica, più che ai valori di BMD, si fa riferimento ai valori di T-score (numero dideviazioni standard rispetto al picco di massa ossea) o di Z-score (numero di deviazioni standard rispetto ad una popolazione di riferimento della stessa età) [1].
Interpretazione della DEXA
Per l’OMS la DEXA è da interpretare in donne in post-menopausa sulla base dei risultati ottenuti al
collo del femore come segue [1]:
L’International Society for Clinical Densitometry (ISCD) ha successivamente esteso leindicazioni diagnostiche come segue [2]:
Tali definizioni necessitano di alcune precisazioni. In virtù dell’importanza crescente che sta assumendo l’evento fratturativo nella valutazione diagnostico-terapeutica del paziente, è bene specificare che
la presenza di frattura da trauma lieve è di per sé diagnostica di osteoporosi severa, indipendentemente dal valore del T-score [3].
Inoltre, l’OMS non contempla l’utilizzo di aggettivi da affiancare alla diagnosi di osteoporosi o osteopenia (es: modesta osteopenia, marcata osteoporosi), eccetto l’aggettivo “severa” che viene riservato ai pazienti con fratture patologiche.
Particolare attenzione andrebbe posta a
valori di BMD aumentata, secondari ad artefatti o a rare condizioni patologiche dell’osso (Tab. 1), che molto spesso sono refertati come normali. Attualmente non vi è accordo unanime sulla definizione di BMD aumentata, sebbene alcuni esperti abbiano proposto un
cut-off di Z-score/T-score ≥+2 sia alla colonna sia al femore [4].
Infine, come suggerito dalle linee guida, la DEXA non andrebbe ripetuta prima di 18-24 mesi, salvo rare eccezioni (es: monitoraggio di paziente osteomalacico in terapia integrativa con vitamina D) [2, 5].
Trappole della DEXA: come riconoscerle
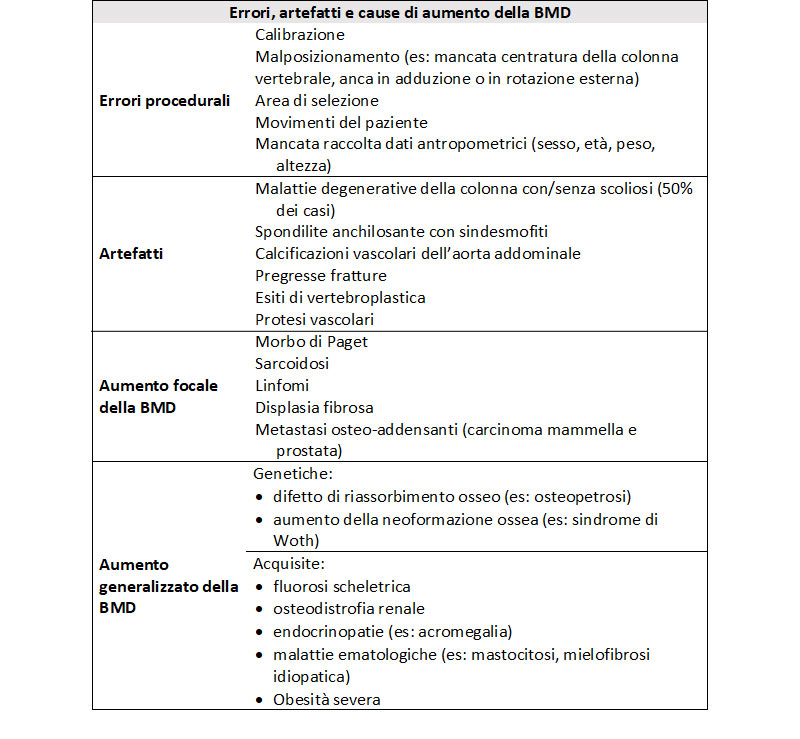
Da uno studio retrospettivo italiano è emerso che più del 90% degli esami densitometrici riportano almeno un errore [6]. Inoltre, la capacità predittiva della DEXA del rischio di frattura è notevolmente limitata in presenza di alcune condizioni patologiche come diabete mellito e acromegalia. È fondamentale, quindi, che la lettura della DEXA da parte dell’endocrinologo non si limiti al mero valore di T-score, ma che questo venga interpretato in chiave critica tenendo conto dei possibili errori e fattori interferenti (Tab. 1).
L’esame densitometrico spesso è condizionato da molteplici errori procedurali e dalla presenza di artefatti (Tab. 1). Questi ultimi rappresentano la causa più frequente di aumento focale della BMD nella pratica clinica, portando a risultati falsamente negativi (Fig. 1). Dopo aver escluso la presenza di artefatti, evenienza meno frequente e di più difficile valutazione è la BMD aumentata in relazione a patologie ossee (Fig. 2, Tab. 1).
La DEXA vertebrale, se accurata, presenta la maggiore sensibilità diagnostica, superiore a quella ottenuta con la DEXA femorale. Tuttavia, soprattutto nei soggetti con più di 65 anni, la refertazione delle vertebre lombari può presentare insidie imputabili ad artrosi (in più del 75% dei casi) e fratture vertebrali, responsabili di aumenti paradossi della BMD. Valutando una DEXA vertebrale è buona norma considerare, oltre al T-score in toto, anche i valori di T-score delle singole vertebre che non dovrebbero essere molto differenti fra di loro. Per esempio, la Fig. 3 mostra una differenza grossolana tra i valori di T-score con L1 francamente deficitario ed L2 apparentemente normale. Osservando l’immagine radiologica questo dato si traduce in un L2 più radiopaco come da sovrastima per un crollo vertebrale, una metastasi o un Morbo di Paget come nel caso del paziente.
Riguardo la DEXA femorale, non esistono specifiche indicazioni se misurare il femore destro o sinistro, l’importante è che sia libero da pregressi interventi chirurgici, protesi o elementi metallici che potrebbero interferire. Nella DEXA femorale è critico il posizionamento dell’arto, che andrebbe con l’asse longitudinale del femore in posizione verticale ed un piccolo trocantere minimamente evidente, indicativo di una corretta intrarotazione (Fig. 4).
Figura 1.
DEXA falsamente negativa in donna di 68 anni con osteoporosi severa
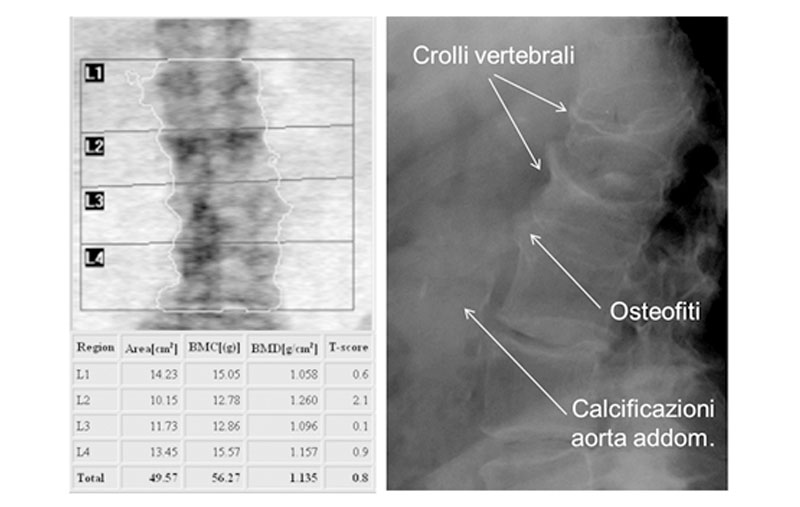 Figura 2. DEXA con BMD aumentata per iperostosi in uomo di 53 anni
Figura 2. DEXA con BMD aumentata per iperostosi in uomo di 53 anni
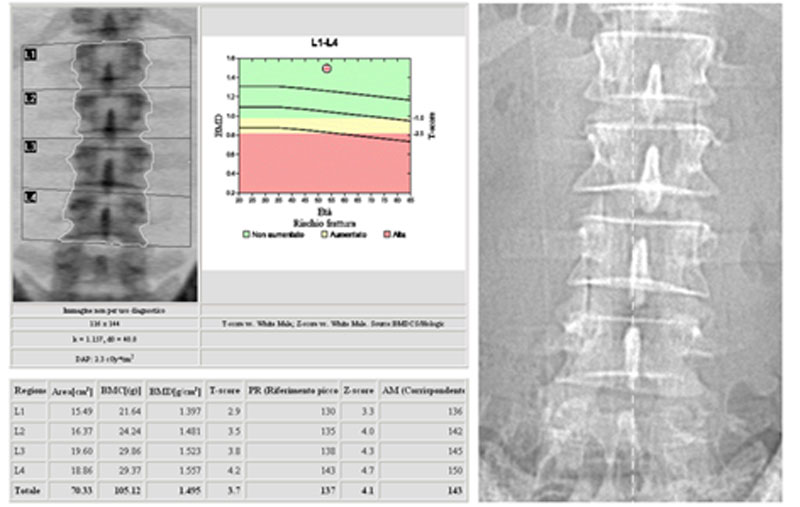 Figura 3. DEXA condizionata da localizzazione su L2 di Morbo di Paget in uomo di 56 anni
Figura 3. DEXA condizionata da localizzazione su L2 di Morbo di Paget in uomo di 56 anni
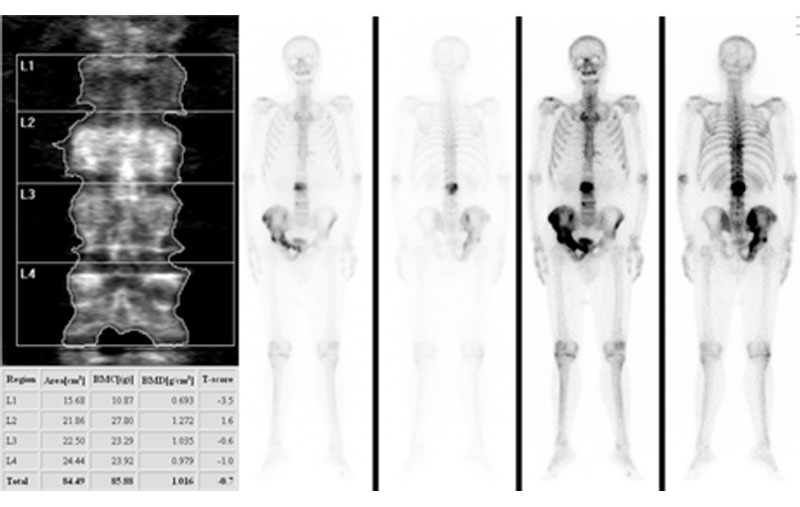 Figura 4. Erroneo posizionamento del femore con piccolo trocantere non visibile per eccessiva
Figura 4. Erroneo posizionamento del femore con piccolo trocantere non visibile per eccessiva
intrarotazione e abduzione
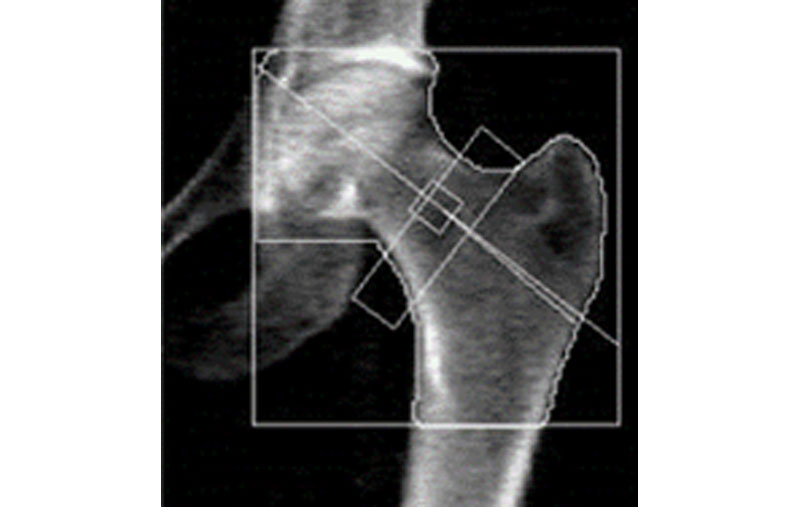 Tabella 1. Principali sorgenti di errore nell’esecuzione della DEXA, artefatti e cause di aumento
Tabella 1. Principali sorgenti di errore nell’esecuzione della DEXA, artefatti e cause di aumento
della BMD
 Conflitti di interesse Gli autori dichiarano di non avere conflitti di interesse
Conflitti di interesse Gli autori dichiarano di non avere conflitti di interesse
Consenso informato Lo studio presentato in questo articolo non ha richiesto sperimentazione umana
Studi sugli animali Gli autori non hanno eseguito studi sugli animali
Riferimenti Bibliografici 







