Introduzione
Nonostante la mortalità per insufficienza surrenalica (IS) sia diminuita dalla scoperta dei glucocorticoidi, il 50% circa dei pazienti va incontro a crisi iposurrenaliche anche negli anni successivi alla diagnosi, con un’incidenza di crisi iposurrenaliche di 5-10 eventi per 100 pazientianno e una mortalità dello 0.5% (tasso di mortalità standardizzato doppio rispetto ai controlli). Alla base dell’insorgenza delle crisi iposurrenaliche c’è nella maggior parte dei casi una cattiva gestione degli eventi stressanti, soprattutto in soggetti con età > 65 anni o adolescenti o con presenza di altre comorbilità. Sappiamo che la terapia sostitutiva dell’adulto è costituita da cortisone acetato (18.75-31.25 mg/die) o idrocortisone (15-25 mg/die), oltre alla terapia mineralcorticoide con fludrocortisone 0.05-0.2 mg/die, necessaria in molti pazienti con IS primaria. Questa terapia, tuttavia, non è sufficiente qualora il fabbisogno di cortisolo dell’organismo sia aumentato da eventi stressanti intercorrenti come interventi chirurgici o episodi infettivi. E’ importante quindi sensibilizzare medici e pazienti alla necessità di garantire rapidamente in alcune situazioni a rischio un adeguato apporto di corticosteroidi
Gestione della terapia
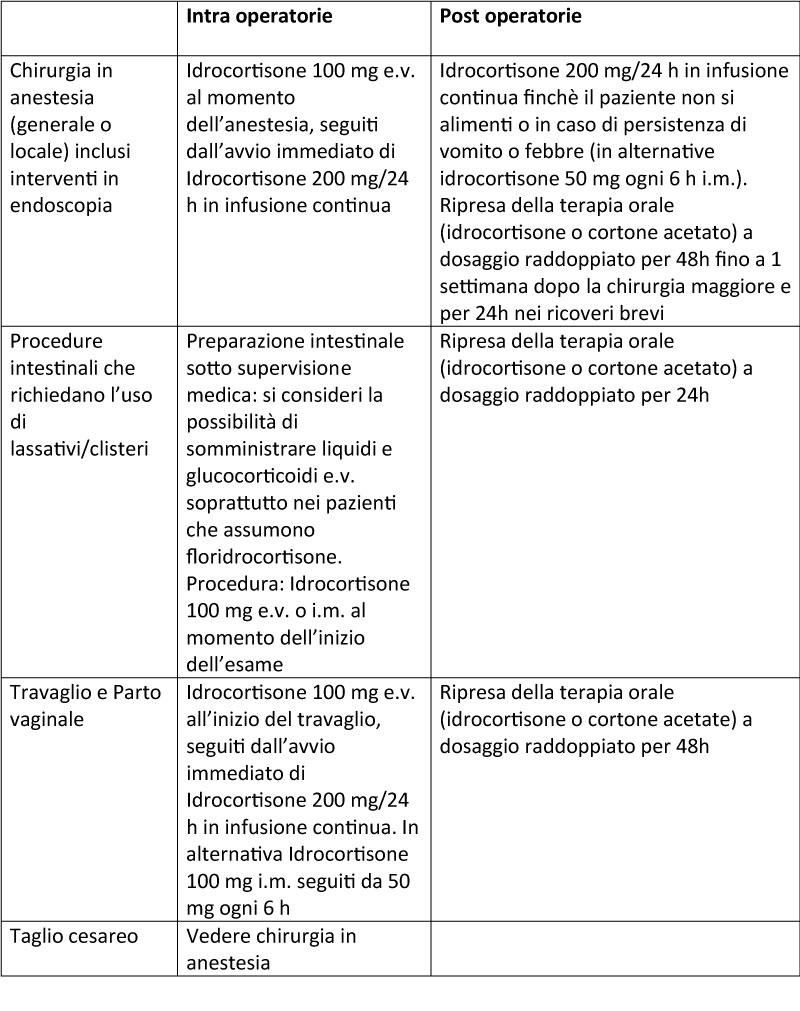
Interventi chirurgici
La gestione della terapia in caso di interventi chirurgici o procedure mediche invasive è riassunta in Tabella 1. Sarebbe auspicabile che ogni unità operativa di Endocrinologia condivides se queste indicazioni con i colleghi di altre specialità della propria struttura, per poter programmare in sicurezza ogni procedura invasiva. Nel post-intervento si dovrà prestare attenzione a sintomi come il malessere generale e la sonnolenza e a segni come l’ipotensione ortostatica e la comparsa di febbre che possono anticipare la comparsa di una crisi iposurrenalica suggerendo la necessità di prolungare la somministrazione di idrocortisone per via endovenosa.
Episodi infettivi
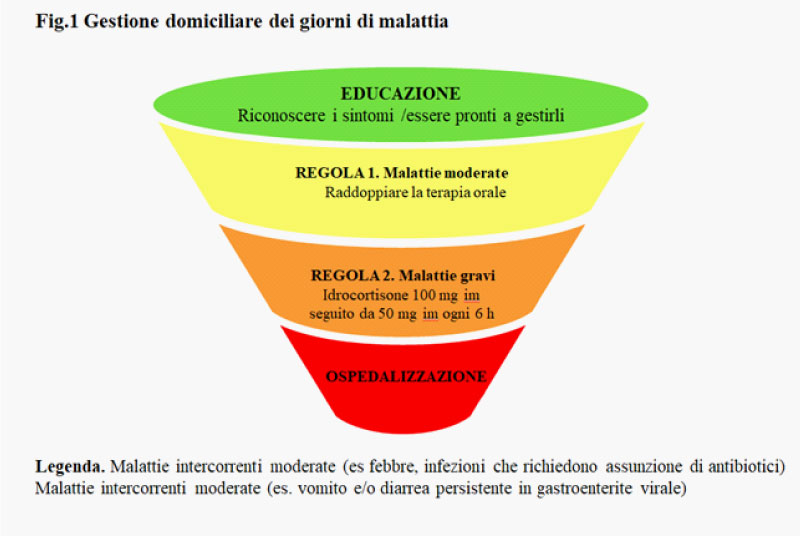
Per quanto riguarda invece gli episodi infettivi, questi possono essere gestiti nella maggior parte dei casi al domicilio (Fig.1). Nel caso in cui i sintomi gravi persistessero nonostante adeguato trattamento sarà opportuno inviare il paziente presso la struttura ospedaliera di riferimento senza ritardare. Per i pazienti in terapia con idrocortisone a rilascio modificato si consiglia di passare temporaneamente alla formulazione a rilascio immediato, o in alternativa di assumere una dose supplementare a distanza di 8 ore dalla precedente.
Informazione/formazione del paziente e dei familiari
Ruolo chiave riveste non solo l’educazione del paziente ma anche dei suoi familiari: è necessario insegnare loro come eseguire l’iniezione di Idrocortisone e fornire il kit di emergenza (Emergency Card, Idrocortisone emisuccinato sodico 100 mg fiale).
A tale proposito si ricorda l’importanza delle associazioni dei pazienti, nel caso specifico
AIPAd - Associazione Italiana Pazienti Addison (morbodiaddison.org), nell’aggiornamento e nella divulgazione di queste raccomandazioni che dovrebbero arrivare in modo sempre più capillare sul territorio.
Emergenze
Nel caso in cui la crisi iposurrenalica non possa essere anticipata o sia la prima manifestazione di malattia in presenza di sintomi come profondo malessere, nausea, vomito, disidratazione marcata fino allo shock, è necessario istaurare un trattamento immediato in regime ospedaliero. Il trattamento della crisi prevede infatti la somministrazione di idrocortisone 100 mg iv in bolo seguiti da 200 mg/die in infusione continua per 24-48h in associazione ad idratazione con soluzione salina 9% o glucosata 5% alla velocità circa di 1 L/h per 3-4 h, con monitoraggio degli elettroliti e del compenso di circolo. Tale trattamento non deve essere ritardato nell’attesa di una diagnosi di precisione, che può essere delineata alla risoluzione del quadro acuto. Non è raro, infatti, che la diagnosi di IS venga fatta dopo anni dall’esordio della malattia, in situazioni critiche, quando l’insorgenza di infezioni, in altre condizioni banali viene a scatenare vere e proprie crisi iposurrenaliche.
Sorveglianza attiva di pazienti a rischio
Da tenere a mente, infine, che la più comune causa di IS acquisita è la sospensione della terapia corticosteroidea, largamente utilizzata a scopo immunosoppressivo, antinfiammatorio, soprattutto dopo assunzione prolungata e ad alte dosi. Dobbiamo porre particolare attenzione quindi ai pazienti abbiano sospeso questi farmaci nell’anno precedente ma anche a quelli che listiano ancora assumendo. Tutti i pazienti in terapia con Prednisolone 5 mg/die o dosi equivalenti per almeno 4 settimane indipendentemente dalla via di somministrazione dovrebbero essere considerati a rischio, considerando tuttavia che dosi elevate, potrebbero essere sufficienti a coprire la maggior parte delle situazioni per 24h (si ricorda che 10 mg di idrocortisone sono equivalenti a circa 12.5 mg di cortisone acetato, 2.5 mg di prednisolone o 0.3 mg di desametasone). Per quanto riguarda invece la terapia inalatoria sono da considerare a rischio di potenziale crisi iposurrenalica pazienti che assumano >1000 μg/die di beclometasone o > 500 μg/die di fluticasone.